検査結果の見方と活用
婦人科 HPV(ヒトパピローマウイルス)
婦人科
| 検査項目 | 基準値 | この検査でわかること |
|---|---|---|
| 内診 | 所見なし | 医師による視診や触診により、膣や外陰部、子宮、卵巣などの異常の有無を見ます。 |
| 子宮頸部細胞診 | Ⅰ・Ⅱ NILM |
専用の自己採取キットを使ってご自身または婦人科専門医によって子宮頸部の細胞を採取し、病理専門医が顕微鏡で観察し診断します。 |
子宮頸部細胞診の結果分類
※婦人科細胞診判定の国際標準化推進により、ベセスダシステムへ変更となりましたが、こちらでは日母分類も併記させていただいています。
| ベセスダシステム | 日母分類(クラス分類) | 子宮頸部細胞診判定 | |
|---|---|---|---|
| NILM | Ⅰ・Ⅱ | 陰性 | 正常である |
| ASC-US | Ⅱ・Ⅲa | 擬陽性 | 異形成を疑う細胞の変化がある |
| ASC-H | Ⅲa・Ⅲ・Ⅲb | 擬陽性 | 異形成を疑う異常細胞を認める |
| LSIL | Ⅲa | 陽性 | 軽度異形成 |
| HSIL | Ⅲa Ⅲb Ⅳ |
陽性 陽性 陽性 |
中等度異形成 高度異形成 きわめて強く悪性を疑う(上皮内がん) |
| SCC | Ⅴ | 陽性 | 悪性(浸潤がん) |
| AGC | Ⅲ〜Ⅳ | 陽性 | 腺異形または腺癌の疑い |
| AIS | Ⅳ | 陽性 | 上皮内腺癌 |
| Adenocarcinoma | Ⅴ | 陽性 | 腺癌 |
| Other | Ⅲ〜Ⅴ | 陽性 | その他の悪性腫瘍 |
主な所見・診断
| 子宮筋腫 | 子宮の筋肉の細胞が異常に増殖してできる良性の腫瘍です。30歳代の2〜3人に1人はもっているといわれています。筋腫が小さくて症状が軽い方は定期的な検診による経過観察になります。しかし、筋腫の場所や大きさにより、不正出血や月経過多による貧血、月経痛や腰痛などの痛み、頻尿などの症状がある場合には治療が必要になる場合もあります。 |
|---|---|
| 子宮膣部びらん | エストロゲンという性ホルモンの作用や炎症によって子宮の入り口に現れる変化です。ほとんどが自然治癒するものですが、不正性器出血やおりものの増量の症状があるときには、細菌やウイルスなどの感染や子宮頸がんの初期病変の可能性もあるので、定期的な経過観察が必要になることもあります。 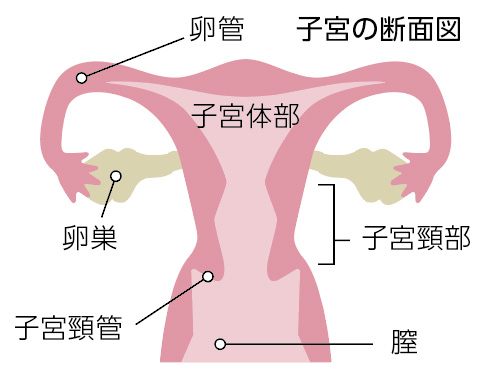
|
| 子宮頸管ポリープ | 子宮の入り口の頸管粘膜にできるポリープ(良性の腫瘍)です。小さいものは経過観察になりますが、腫瘍の大きさが急に増大したり、不正出血やおりものの増量がある場合には切除摘出が必要になります。 |
| 子宮頸がん | 子宮の入り口の頸部にできるがん(悪性の腫瘍)です。性交渉によって感染するHPV(ヒトパピローマウイルス)の持続感染により癌化します。子宮頸がんの初期には、自覚症状はありません。ごく初期に発見すれば、治る可能性の高いがんですので、1年に一度の子宮頸がん検査をお勧めします。 |
| 卵巣腫瘍 | 卵巣にできる腫瘍です。ほとんどが良性のものですが、元来悪性のものや、経過観察中に悪性に変化し癌化するものもあるので、精密検査が必要です。 |
| 子宮腺筋症 | 子宮内膜に似た組織が、子宮筋肉内にできる良性の腫瘍です。月経痛の悪化や過多月経による貧血、月経期間の延長などの症状がある場合には、治療が必要になる場合もあります。 |
| 月経困難症 | 月経時に腹痛や腰痛などの症状を伴い、その症状が強い場合をいいます。日常生活への影響が強い場合には内服加療が必要な場合もあり、婦人科への受診をお勧めします。 |
| 無月経 | 月経がなんらかの理由でない状態です。精密検査で原因を検索する場合もあります。 |
| 不正性器出血 | 月経時や排卵時ではないときに出血している状態をいいます。不正性器出血の中には筋腫やポリープなどの疾病が隠れている場合もあり、経過観察や精密検査のため婦人科への受診が必要です。 |
HPV(ヒトパピローマウイルス)
HPV(ヒトパピローマウイルス)は、皮膚や粘膜に存在する、ごくありふれたウイルスです。100種類以上ありますが、子宮頸がんの原因となるのは15種類ほどで「発がん性HPV」と呼ばれています。発がん性HPVは主に、性交渉によって感染します。
発がん性HPVに感染しても、90%以上は体内から自然に排除されるため、一過性です。排除されなかった一部のウイルスの感染が長期間続くと、がん化するといわれています。
HPV検査は、発がん性HPVが今現在、子宮の入り口に存在するかを表します。子宮頸部細胞診検査(子宮頸がん検査)とHPV検査を併用することで、将来の子宮頸がん発症のリスクを知ることができます。
子宮頸がん発病の好発年齢である20歳代〜40歳代の方、過去に子宮頸部細胞診検査にて異常があった方は検査をお勧めします。
発がん性HPVは一度排除されても、何度でも感染するため、定期的に検診を受けることで早期発見に努めることが大切です。(現在、発がん性HPVの感染を予防する子宮頸がん予防ワクチンの接種が可能となりました。ご希望の方は、お近くの医療機関の婦人科にてご相談ください)
